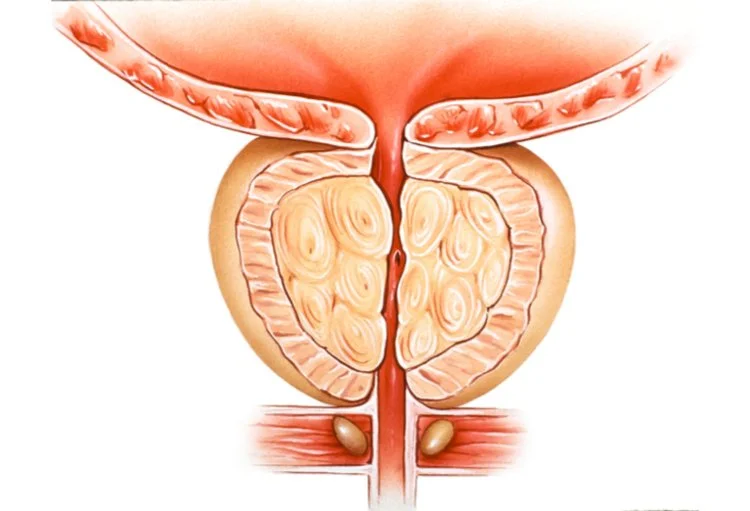
La prostate est un organe sexuel qui est situé à la sortie de la vessie et à travers lequel passe l’urètre. Son rôle est de fabriquer et d’émettre le sperme. Lorsque les hommes vieillissent, la prostate vieillit aussi avec l’apparition de ce que l’on appelle « l’hypertrophie bénigne de prostate » ou « hyperplasie bénigne de prostate ». Cette hypertrophie est due à l’apparition de « l’adénome de prostate » qui se développe au sein de la glande.
C’est une affection très fréquente de l’homme après 50 ans. Environ 30 % des hommes de plus de 65 ans se plaignent de symptômes liés à cette condition.
Les symptômes
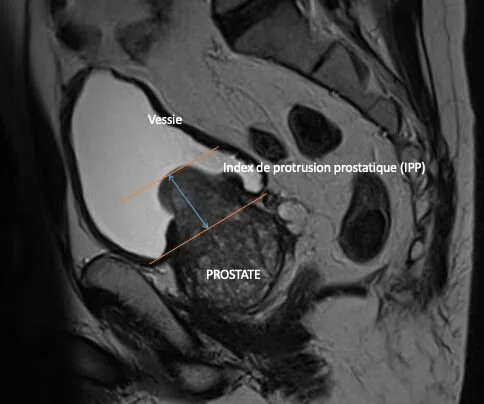
Lorsque la prostate augmente de volume elle peut alors gêner le passage de l’urine et empêcher la vessie de se vider correctement. Le patient ressent alors des symptômes tels que : la sensation de mal vider sa vessie, des envies urgentes et fréquentes d’uriner le jour comme la nuit, une baisse de la force du jet, un jet haché ou des gouttes retardataires… Ces symptômes peuvent parfois avoir un impact important sur la qualité de vie du patient.
Les patients sont généralement inquiets d’avoir un blocage urinaire appelé « rétention aigue d’urines », mais heureusement cette complication est assez rare (seulement 2 % à 2 ans).
Un enjeu très important est de rassurer le patient et de lui expliquer que cette pathologie est par définition bénigne et ne constitue en aucun cas une prédisposition au cancer. Néanmoins, c’est souvent à l’occasion d’une consultation pour des troubles mictionnels que le dépistage du cancer de la prostate est abordé.
Une fois que le diagnostic d’hypertrophie bénigne de prostate est posé, le médecin s’assure qu’il n’y a pas de complications et notamment pas de répercussion sur le bon fonctionnement des reins ou de la vessie.
Soulager les patients
L’hypertrophie bénigne de la prostate est une pathologie survenant avec l’âge, qui bien que bénigne peut avoir un impact important sur la qualité de vie des patients. Il est donc important de sensibiliser les hommes de plus de 50 ans ayant des symptômes urinaires afin de leur proposer des solutions thérapeutiques personnalisées pour améliorer leur quotidien tout en limitant le risque de compilations.
Les moyens de soulager les patients sont nombreux : parfois il suffit simplement d’appliquer des conseils hygiéno-diététiques comme mieux répartir ses boissons dans la journée et de limiter le café, le thé et l’alcool. Parfois, il est nécessaire de prendre des médicaments qui peuvent « détendre » la prostate, en diminuer l’inflammation ou en diminuer la taille. Lorsque ce n’est pas suffisant, un recours à une intervention chirurgicale peut s’avérer nécessaire. Le principe de ces interventions est de désobstruer la prostate pour que les urines puissent passer plus facilement. Aujourd’hui, nous disposons de nombreuses techniques peu invasives permettant de soulager les patients tout en limitant le risque de complications ou de séquelles. Un des enjeux modernes de ces traitements est d’améliorer le confort des patients sans pour autant altérer leur sexualité.
Les traitements chirurgicaux
Les traitements chirurgicaux non ablatifs : c’est à dire ou on ne retire pas de tissu. Techniques peut invasives mais associées à des résultats plus aléatoires.
L’injection de vapeur d’eau au sein de l’adénome (REZUM) sous anesthésie générale en hôpital de jour donne une amélioration des plaintes avec cependant la nécessité de garder une sonde vésicale durant 10 jours en post opératoire (en moyenne). Réservé au volumes prostatiques situés entre 30 et 90 grammes et permet cependant de préserver l’éjaculation.
Le placement de stent, ressort, fils de traction et ancres au sein de l’urètre prostatique sont des solutions relativement efficaces mais pour du court terme, réservés au patient très âgés ou “non opérables” car anesthésie trop à risque.
Les traitements chirurgicaux ablatifs de l’hyperplasie prostatique vont se porter sur l’extraction du noyau de la prostate appelé “adénome prostatique”. Quelle que soit la voie d’abord ou la source d’énergie utilisée, le principe reste le même: retirer le centre de la prostate et pas la prostate entière. La capsule prostatique reste intègre et par conséquent les structures nobles tels que le sphincter ou les bandelettes érectiles sont préservées. Le but recherché par cette manoeuvre est de permettre aux urines de s’engager beaucoup plus facilement vers l’urètre. La conséquence de ce geste reste l’éjaculation rétrograde. Lors d’un orgasme sexuel, le sperme ne sortira plus par la verge mais remontera dans la vessie. Ceci ne provoque aucun danger potentiel mais le patient doit être averti de ce changement.
L’adénomectomie chirurgicale par voie sus pubienne, est une chirurgie ouverte par une incision sous ombilicale verticale; Elle consiste à aborder la prostate par le haut et extraire l’adénome prostatique par cette voie. Cette technique est réservée au grosses prostates qui ne peuvent pas être traitées par les voies naturelles. Elle implique une convalescence de 4 semaines minimum pour la guérison de la cicatrice prostatique et des enveloppes musculaires abdominales.
La résection endoscopique de l’adénome prostatique sans laser, aussi appelée REP (résection endoscopique de la prostate) ou TURP (trans uretral resection of prostate) est une approche purement endoscopique, on passe par les voies naturelles (par l’urètre) pour aller “gratter” l’adénome prostatique par voie interne. Cette intervention est pratiquée depuis longtemps. Elle est indiquée pour les adénomes prostatiques de petite et moyenne taille en fonction de l’expérience de l’urologue. L’intervention est pratiquée sous anesthésie (générale ou rachidienne). L’hospitalisation est courte (2-3 jours).
L’énucléation de l’adénome prostatique avec laser se fait également par les voies naturelles et consiste à enlever l’adénome en deux ou une pièce(s) en ouvrant au laser le plan situé entre l’adénome et la capsule prostatique. Différents laser peuvent être utilisés pour la même technique opératoire : le Holmium, le Thulium, le Thulium fibré. La technique permet de traiter la majorité des adénomes quelle que soit la taille de ce dernier (en fonction de l’expérience de l’urologue). L’intervention peut se faire sous anesthésie générale ou rachidienne. La durée d’hospitalisation est de 1 à 2 jours en moyenne.
L’incision cervico prostatique se fait également par les voies naturelle. Elle ne consiste pas en l’ablation de l’adénome prostatique mais à “élargir la sortie de la vessie” en incisant la jonction entre la vessie et la prostate. Le geste peut se faire à l’anse bipolaire ou au laser. Durée d’hospitalisation en moyenne de 2 jours.
Le choix du traitement doit être fait en consultation après discussion avec votre urologue. De manière générale, la désobstruction chirurgicale va induire un changement brutal. L’obstacle disparait. La vessie va devoir s’adapter mais cela prendra du temps. Il est possible de présenter durant plusieurs semaines (temps d’adaptation de la vessie) :
des besoins urinaires fréquents et urgents
suite aux urgences urinaires, de petites fuites urinaires peuvent survenir
des urines colorées, rosées (hématurie)
des brûlures en urinant
Il vous sera proposé de boire régulièrement (10 cl par heure), parfois un traitement médicamenteux transitoire pour vous aider à rééduquer la vessie. Afin de limiter le risque de saignement urinaire post opératoire, il faudra éviter les efforts physiques brutaux durant 4 semaines (sport, travaux lourds et activité sexuelle) et lutter contre la constipation.
Références AFU.
Enucléation laser de l’adénome prostatique au laser (Holep, Thulep, Thuflep,…)
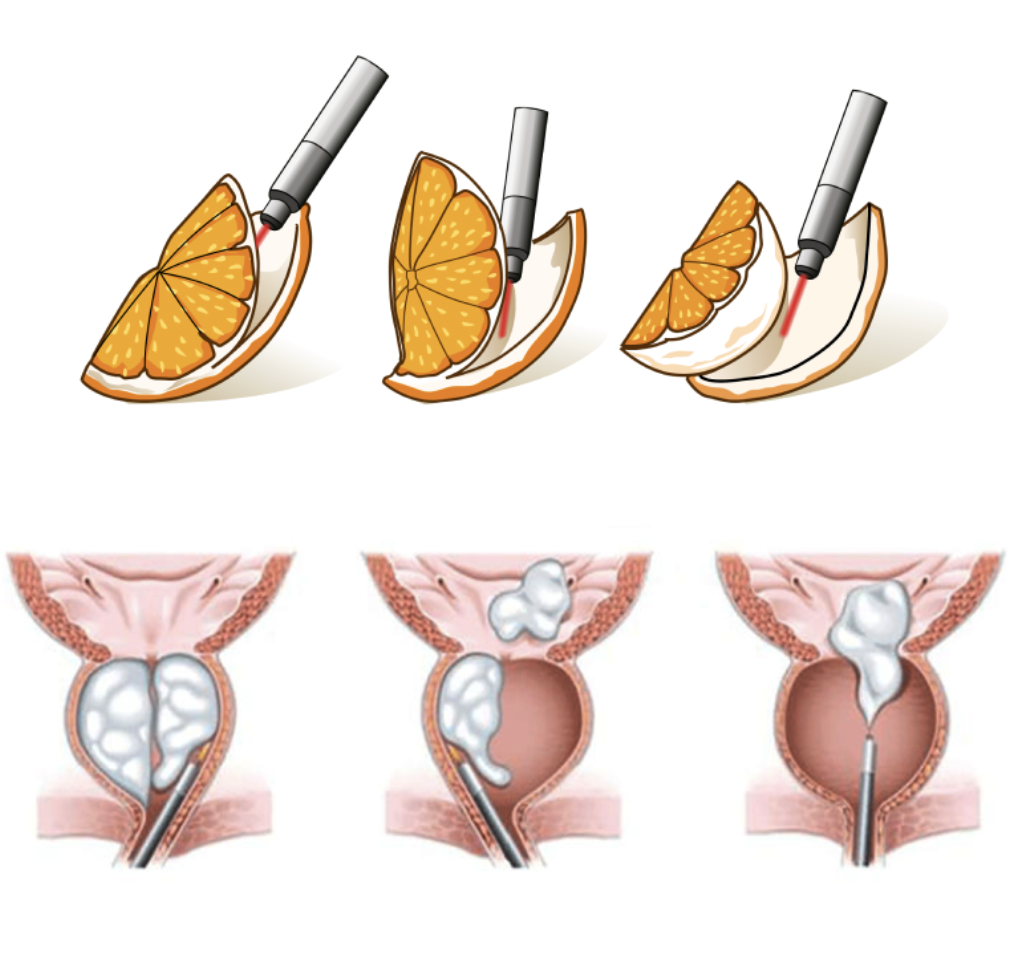
Le principe est de retirer l’adénome prostatique, la partie centrale de la prostate en passant par l’urètre, en respectant le sphincter urétral. Cette intervention permet de traiter des prostates de gros volume. A noter que l’éjaculation disparait après l’intervention.
Documentation sur la prostate
Source fiche info patient AFU
-
Incision cervico prostatique pour maladie du col vésical
Fiche info patient
-
Résection de l'adénome prostatique avec laser
Fiche info patient
-
Résection de l'adénome prostatique sans laser
Fiche info patient
-
IPSS : International Prostate Score Symptom
Formulaire patient
-
score-IIEF5
Formulaire patient
